嬰幼兒六大常見泌尿器官疾病 媽媽要當心
嬰幼兒是最易泌尿係統感染的,因為寶寶的尿道比較短,尿道內防禦技能比較低,所以細菌往往容易從尿道口進入,繼而應發感染,要預防寶寶泌尿係統感染,應該及時給寶寶換尿布,做好寶寶尿道口清潔工作,來防止感染,下麵一起來看看嬰幼兒六大常見泌尿器官疾病,媽媽們要當心。

寶寶尿道感染怎麼辦?
年齡越小症狀越不典型
很多寶寶尿路感染後,尿路症狀並不明顯,特別是新生兒和周歲以內的寶寶。大多患兒隻出現發熱、不願吃奶、臉色蒼白、嘔吐、腹瀉、腹脹等,並不是尿路感染獨有的全身症狀。
當全身症狀比較重時,還會出現生長發育停滯、體重增長緩慢,甚至抽風、嗜睡、黃疸等表現。年齡越小,尿路感染後越容易造成腎髒損害。由於寶寶發生尿路感染一般並沒有明顯的尿路症狀,容易使尿路感染的診治延誤,造成反複尿路感染。因此當寶寶有以上表現時,家長要十分警惕,尤其是在排尿時出現哭鬧,或出現尿頻、頑固性尿布疹時,可能存在泌尿器官的感染,應及早去看醫生,常規檢查尿液。反複發生尿路感染時,須做有無尿路畸形的相關檢查。

引發尿路感染的原因
或許有些家長會有疑問:寶寶每天都洗屁屁,為什麼還會發生尿路感染呢?其實,這些家長對引發尿路感染的原因隻知其一,不知其二。
·尿布不勤換
幼小的寶寶若不常換尿布,又不能控製排尿、排便,尿道口常會受到糞便汙染,多種病菌就堆積在尿道口周圍,尋找可乘之機。女嬰尿道口較短,男嬰有陰莖包皮,加之尿路免疫功能、膀胱防禦機製較弱,容易使尿路發生上行感染。
·生理因素
嬰幼兒的輸尿管末段在膀胱肌層走行得較短,膀胱膨脹時不能將其壓緊關閉,膀胱憋尿時易經輸尿管逆行而上造成腎盂感染;此外,女孩尿道短,括約肌功能差,細菌容易沿著尿道上行至膀胱。除此以外,嬰幼兒自身免疫力不健全,防禦能力差,不僅易引起上行感染,還可能由於患上呼吸道感染、肺炎、菌血症等而導致下行感染尿道。因此,越小的嬰兒,發病率越高。

·先天不足
尿路的先天畸形,是身體各部位先天畸形中發生率較高的部位,如輸尿管、膀胱、下尿道畸形等,都容易並發尿路感染。
· 其他
母親妊娠期菌尿、出生後缺乏母乳喂養的寶寶,抵抗力差,患尿路感染的可能性也會增加。
確診尿道感染後怎麼辦
一旦診斷嬰幼兒有泌尿道感染,治療的方式跟成人一樣需使用抗生素治療,不過嬰幼兒的泌尿道感染,還需多考慮一些問題,某些嬰幼兒的泌尿道感染是因為兒童有先天泌尿道有結構異常所造成,如果不處理這個問題,兒童會出現反覆性的泌尿道感染,嚴重的話會造成腎髒永久性的受損。

至於先天泌尿道結構異常該怎麼檢查呢?
目前針對兒童泌尿道感染所做的檢查比較常見有三種,第一種是腎髒超音波,第二種是腎髒皮質掃描掃瞄(DMSA),這個檢查是利用一種微量的放射性物質,從血管打進血管內,主要的目的是檢查腎髒有沒有受傷跟結疤的情形,同時也可以比較兩側腎髒的相對功能,第三種檢查叫做膀胱輸尿管攝影 (VCUG),這個檢查需要先插尿管,檢查的方式是從尿管注射顯影劑進體內,目的是檢查有沒有膀胱輸尿管逆流的現象(一般而言,尿液應該是從腎髒流經輸尿管至膀胱,這個通路應該是單行道,可是有些小朋友因為沒有發育成熟,所以變成雙向道,因此細菌會從體表跑到腎髒,這樣就會常常出現泌尿道感染,也常常會造成腎髒受損)。
上麵提到的三個檢查沒辦法互相取代,所以有必要的時候需要三種檢查都做,不過膀胱輸尿管攝影(VCUG)因為要插尿管,所以家長通常都會猶豫,所以當兒童是第一次泌尿道感染時,有人會先安排腎髒超音波跟腎髒皮質掃描掃瞄(DMSA),如果這兩個檢查發現異常,才安排膀胱輸尿管攝影(VCUG),但是如果前兩種檢查正常,則先不做膀胱輸尿管攝影(VCUG),不過小朋友如果有反覆性泌尿道感染的情況,通常三種檢查都應該要完成。

防護尿感的方法
要防止寶寶患上尿路感染,家長就要在日常護理上多下“功夫”,做到防患於未然。
· 會陰護理
認真做好寶寶的會陰部護理,即在寶寶每次大便完後都給他清潔臀部,平時最好不穿開襠褲,勤換尿布及內褲。家長應注意清洗外陰的方法,即由前向後 (即從尿道向肛門的方向)清洗,女寶寶尤其要注意這一點。在清洗男寶寶的會陰處時應注意不要翻開他的包皮,以免造成損害。此外,在擦拭的時候還應注重小 JJ的下麵和睾丸的皮膚褶皺處、大腿根部的清洗,以防殘留尿液或糞漬。在清潔完會陰後,可用植物油性乳液塗抹於臀部,因為它有著強烈殺菌和保濕效果,不僅能清潔皮膚,裏麵的氧化鋅成分還能保護皮膚。
尿布在洗滌時使用一定量的洗滌劑,但浸泡時不要用洗滌劑,可直接泡到鹽水或者清水中。如果想洗得更白,可以放一塊檸檬到水中一起浸泡,或者是最後滴幾滴食醋,食醋可以中和洗滌成分,預防尿布感染。

· 攝入足夠水分
給寶寶多喝溫白開水,少喝糖水,多喝含堿性的飲料,可堿化小便,以減輕尿路刺激症狀。
嬰幼兒六大常見泌尿器官疾病
1疝氣
疝氣,容易造成器官掉至通道並卡住。
雖然疝氣多以男童居多,但每5、6個疝氣患者其中一個是女童,因此,女生罹患疝氣的比例約為3~5%。張嘉宇主任表示:「早產兒的罹患機會更高,達10%。
造成疝氣的原因,當胚胎在發育過程,睪丸會從腹腔裏慢慢穿過腹膜下降到陰囊,當睪丸下降到陰囊後,腹腔與陰囊間的通道未正常關閉,即造成腹股溝疝氣。大部分等到寶寶2~3歲時,父母明顯發現到腹股溝或陰囊部位股起來,才會察覺疝氣問題而來就醫。

由於通道未關閉,孩子隻要因為哭、咳嗽、便秘等情況讓腹部使力,會讓症狀更明顯,倘若腸子、卵巢等器官掉入通道卡住,大人一旦沒有注意即可能造成壞死。不過,張主任解釋:「並非人人皆會發生卡住情況,但約有20~25%的卡住機率,以6個月~1歲的嬰幼兒占多數。」因為這年齡的孩子不太會表達,無論肚子餓、尿布濕或腹痛都會以哭來表現,當腹部用力造成腹壓增加,一旦孩子有疝氣,則容易造成器官掉至通道並卡住。
治療方式》開刀
當器官掉落通道被卡住,會造成血液循環受阻,此時6~8小時內是黃金治療期,必須盡快開刀。張嘉宇主任表示:「原則上,健康檢查時發現幼兒有疝氣,建議在診斷後的1個月內接受疝氣修補手術,以免出現緊急狀況,導致情況更危險。」一般而言,開完刀後,3個月內的寶寶需要住院治療;3個月以上則可回家休養。

2隱睪症
6個月~1歲半應進行手術
隱睪症多為男生,其原因是出生前睪丸還未下降到陰囊,90%停在鼠蹊部。當寶寶出生後,醫師發現寶寶的睪丸沒下降,通常會建議6個月到1歲半即可進行手術,最晚2歲前應該完成。手術主要是將睪丸拉下來並固定,以減少日後不孕、惡性腫瘤、或睪丸扭轉與萎縮的機率。
另外,隱睪症要與「伸縮性睪丸」做區分。張嘉宇主任表示:「睪丸有提睪肌,有些孩子的提睪肌較發達,會將睪丸拉提至腹股溝部位;或是遇到冷空氣睪丸也會被拉提上來。不過就醫時,醫師很容易將其拉下,則不是為隱睪症。
可是,伸縮性睪丸與隱睪症有灰色地帶,約20~30%幼兒因為提睪肌發達,追蹤到6~7歲發現原是伸縮性睪丸卻變成隱睪症,亦稱為「上升性睪丸」,因此,伸縮性睪丸的族群仍需每年積極追蹤。
治療方式》開刀
治療隱睪症的手術主要是采用「睪丸固定術」,簡單、快速,手術風險低,不需住院。幼兒在術後2~3日即可恢複活力,但運動應暫停1~2周。

3陰囊水腫
注意是否伴隨疝氣
孩子患有陰囊水腫時,要注意是否伴隨疝氣。
陰囊水腫的發生率很高,足月產的嬰兒約達6~8%。至於陰囊水腫的成因,亦即睪丸下降至陰囊後,雖然腹腔的通道已關閉,但流下來的腹水卻存在陰囊裏,是為「陰囊水腫」。與疝氣不同的是陰囊水腫為封閉式,張嘉宇主任解釋:「不會有新的腹水流進來,因此大小是固定,如果1歲以後腹水仍未吸收,才會考慮進行引流手術。」
蔡政道主任亦補充:「由於鞘狀突中充滿水分,所以陰囊摸起來是圓而光澤富有彈性,通常摸起來沒有不舒服的疼痛感。」若在暗室中以燈光照明,可以看到陰囊有透光現象,同時亦可觀察有無睪丸或腸子存在。一般而言,陰囊水腫多在幼兒1歲前會自行吸收腹水,不需要處理。不過要特別注意的是,疝氣與陰囊水腫可能同時發生,因此,當孩子患有陰囊水腫時,家長要注意是否伴隨疝氣。

治療方式》手術
一旦合並腹股溝疝氣則必須盡快手術,以免腸子或其他腹部內容物卡在疝氣囊袋內造成壞死。至於單純的陰囊水腫,多數在1歲前會消失,等到一歲後若沒有消失再考慮手術。蔡主任表示:「通常術後當天或隔天即可回家,傷口不需換藥或拆線。
4包莖
局部擦拭類固醇讓包皮鬆開
包皮的功能主要是保護龜頭,張嘉宇主任指出:「基本上,新生兒出生時即是包莖,是為生理性包莖,僅有1%寶寶在一出生就會看到龜頭,可能是尿道下裂或異常。」通常生理性包莖大概會維持到3歲,3~6歲時包皮會慢慢推開,漸漸能看得到龜頭。
蔡政道主任亦說明:「通常父母較擔心的應是包皮的洞口太小,造成龜頭無法露出,亦即『包莖』。」有研究顯示包莖會增加泌尿道感染的機會,他解釋:「新生兒進行包皮手術必須考慮許多因素,例如:年紀太小的幼兒割包皮必須全身麻醉;再者,開刀的並發症高,例如:出血、感染,或傷口愈合等問題,因此不建議太小的嬰幼兒進行割包皮手術。」
再者,若為了預防泌尿道感染而進行包皮手術,根據美國的統計結果發現,此舉不符合經濟效益,蔡主任解釋:「新生兒包皮環切術需全身麻醉,且依照實證醫學統計數據估計,在進行111位幼兒的包皮手術以後,才能預防一位幼兒發熱性泌尿道感染、腎髒發炎。

因此對於一般的包莖通常會建議局部擦拭類固醇,目前台灣有研究指出,每天三次、連續兩周的局部擦拭類固醇,約80~90%幼兒的包皮逐漸鬆開,如此一來,洗澡時即可以清水清潔洗淨,降低感染機會。
治療方式》2種情況,考慮手術
睪丸扭轉是急診時第三常見的疾病。
不過,蔡政道主任表示,出現下列兩種情形則應考慮包皮手術:
1幼兒在解尿時,包皮像汽球一樣鼓起來,由很小的洞口射出,這種包埋式陰莖代表包皮結構異常且開口很緊,龜頭與包皮間的空間很大,容易因為清洗不易而增加感染機會。
2因包皮過緊造成反複的包皮炎或龜頭炎,甚至引發嚴重的泌尿道感染,使用類固醇藥膏塗抹無效時,可考慮手術治療。

5睪丸扭轉
睪丸急性疼痛
睪丸扭轉是急診時第三常見的疾病,通常幼兒在經過幾個小時的疼痛仍未緩解,父母緊急帶孩子就醫。張嘉宇主任表示:「睪丸扭轉會使得血液循環受阻、導致睪丸缺氧而造成該側睪丸急性疼痛、下腹部悶痛、陰囊紅脹漲痛,此時必須緊急開刀矯正。
一般而言,睪丸是直立式的橢圓狀,在下方的某個部位會被固定住;若孩子的睪丸較偏向橫式生長,則容易產生睪丸扭轉狀況,尤其在運動完後。
在診斷睪丸扭轉時會以超音波檢查血液循環,張嘉宇主任說明:「如果睪丸發炎,血流量會增加,此時需以抗生素治療;倘若睪丸缺氧,血流量則會降低,此時必須看情況決定是否開刀。」而另一種檢查則是核子醫學掃描,它可偵測睪丸內的血流來增加診斷的正確性。

治療方式》手術
睪丸扭轉是泌尿科的急症,需把握「黃金6小時」,愈早治療、預後愈好。處理方法是盡快施行手術解決扭轉,並評估睪丸存活之機會再決定做睪丸固定術或睪丸切除術。
6泌尿道感染
分為上尿路與下尿路感染
泌尿道感染是小兒科常見的疾病,發生率僅次於上呼吸道感染與腸胃炎。兩歲以下的幼兒出現發燒症狀,根據統計,約5%是泌尿道感染引起,須先進行驗尿才可進行初步診斷。
就醫學立場,泌尿道感染區分為「上尿路感染」或「下尿路感染」,上尿路感染亦即細菌已經感染至腎髒、腎盂,造成急性腎盂、腎炎,症狀是發燒、腰痛等。下尿路感染,則是感染於膀胱或尿道等部位,會引起解尿疼痛、血尿、頻尿等情況。

至於發生泌尿道感染的因素,多數從尿道口細菌開始感染,稱為「上行性感染」,蔡政道主任解釋:「腸道不健康或尿道口不淨而產生較多致病菌,容易造成上行性感染。而泌尿道感染有80%致病原是大腸杆菌。」第二種感染途徑則是血行性感染,這類狀況較少,低於10%。蔡主任指出:「血行性感染是經由血液的感染,2個月內的寶寶或免疫機能有問題的幼兒,例如接受化療的癌症病童,較可能發生血行性感染。
因此,當幼兒患有泌尿道感染,尤其腎髒發炎,蔡政道主任提醒,家長必須考慮3個情況:
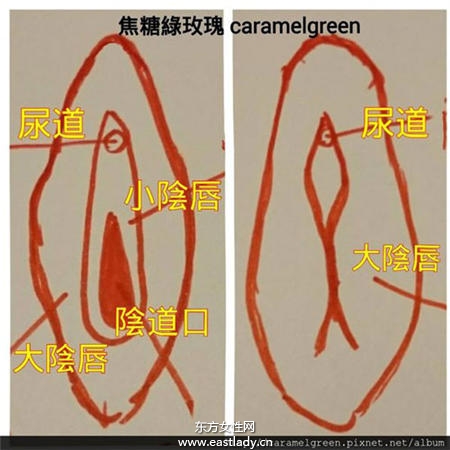
1外生殖器與腸道健康:包括外生殖器是否有感染、結構異常、或清潔不周等。像男生的包皮過緊、女嬰有小陰唇沾黏等,容易造成泌尿道感染。另外,也要留意孩子的腸道是否健康,例如:習慣性便秘。
2膀胱問題:有解尿功能障礙亦提高感染機率。例如:神經性膀胱,會造成解尿不幹淨、解尿控製不佳。
3先天尿路結構異常:先天尿路係統結構異常最常見的即是膀胱輸尿管回流症,占80%。其餘20%為阻塞性病變,容易發生阻塞部位,例如腎盂或輸尿管的交接部位,或輸尿管與膀胱交接部位等。



























 粵公網安備 44140302000013號
粵公網安備 44140302000013號